Abdominal Sepsis: Tanıdan Tedaviye Güncel Yaklaşım
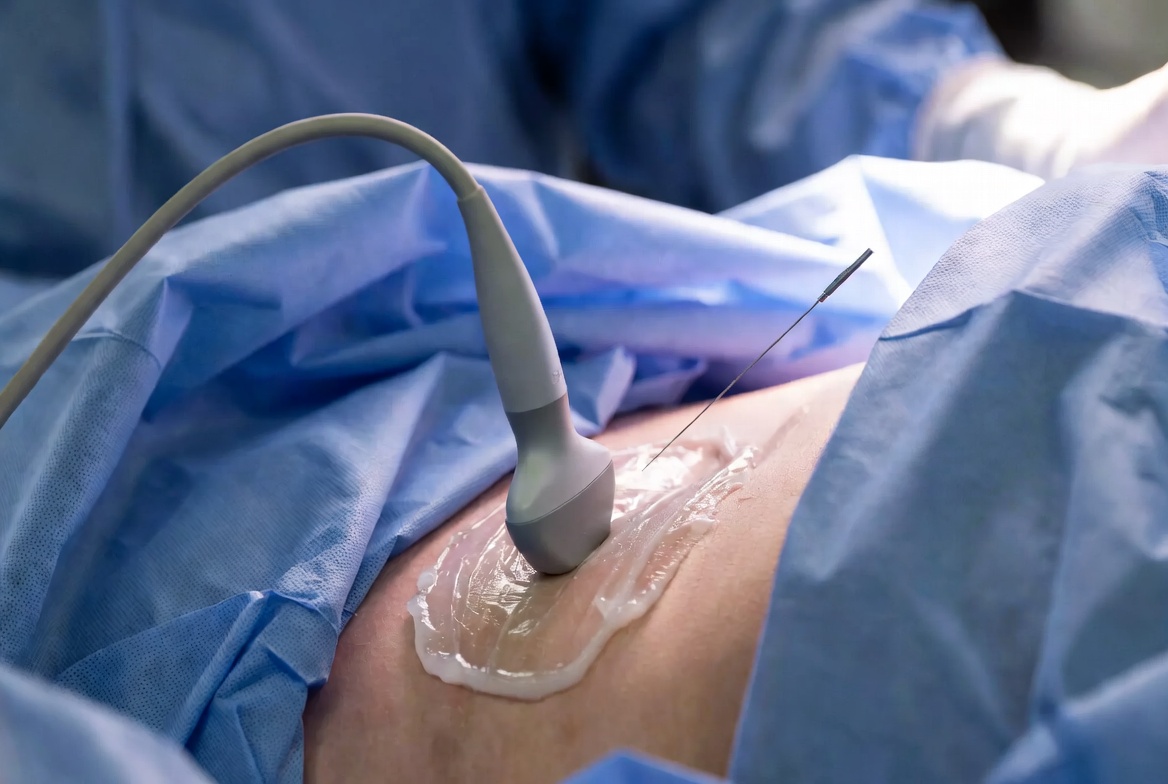
Abdominal sepsis, peritoneal kaviteden ya da abdominal organlardan kaynaklanan enfeksiyona bağlı yaşamı tehdit eden organ disfonksiyonu tablosudur. Mortalite oranı %20–40 arasında seyreden bu tablo, erken tanı ve agresif müdahale gerektiren bir cerrahi acildir.
Abdominal enfeksiyon kaynakları genellikle üç büyük kategoride incelenir:
- Birincil peritonit: Spontan bakteriyel peritonit, özellikle siroz zemininde gelişir. Monomikrobiyaldir; E. coli ve K. pneumoniae başlıca etkenlerdir. Asit sıvısında PNL ≥250/mm³ tanı kriteridir.
- İkincil peritonit: Perforasyon, anastomoz kaçağı veya iskemiye bağlıdır. Klinik pratiğin büyük çoğunluğunu oluşturur. Polimikrobiyal flora tipiktir; aerob-anaerob sinerjizmi hastalığın ciddiyetini artırır.
- Tersiyer peritonit: Tekrarlayan laparotomilere rağmen persistan enfeksiyon tablosudur. Candida spp., Enterococcus ve düşük virülanslı fırsatçı patojenler ön plana çıkar. İmmünsupresyon ve uzun süreli hastane yatışı zemin hazırlar.
Patofizyolojik kaskad, bakteri ve endotoksinlerin sistemik dolaşıma geçmesiyle başlar. Pro-inflamatuar sitokinlerin (TNF-α, IL-1β, IL-6) aşırı salınımı vazodilatasyon, kapiller kaçak ve myokardiyal depresyona yol açarak dağılım şoku tablosunu oluşturur. Bu noktadan itibaren her saatlik gecikme mortaliteyi anlamlı biçimde artırmaktadır.
Tanı Kriterleri ve Risk Sınıflaması
Sepsis-3 Tanımlamaları
| Tanım | Kriter |
|---|---|
| Sepsis | Enfeksiyon + SOFA skoru ≥2 puan artış |
| Septik şok | Sepsis + vazopresör gereksinimi + laktat >2 mmol/L |
| qSOFA (yatak başı) | ≥2 olması; – Solunum sayısı >22/dk, – Bilinç değişikliği, – SKB ≤100 mmHg |
Önemli Not: qSOFA tarama aracıdır, tanı kriteri değildir. Negatif qSOFA sepsis tanısını dışlamaz.
APACHE II ve Mannheim Peritonitis Index (MPI)
Abdominal sepsis özgülüğü açısından MPI skoru ≥26 yüksek mortalite ile ilişkilidir ve cerrahi kararı destekler. APACHE II ≥15 ise YBÜ yatış endikasyonu için güçlü bir göstergedir.
Biyobelirteçler
- Prokalsitonin (PCT): Bakteriyel enfeksiyonda 6–12. saatte yükselir. >2 ng/mL antibiyotik başlanmasını, >10 ng/mL ağır sepsis/septik şoku destekler. Antibiyotik tedavisini kesmek için de kullanılır; günlük PCT ile %80’den fazla düşüş kesilme kararını destekler.
- Laktat: İlk değerlendirmede ve resüsitasyon sonrası mutlaka ölçülmelidir. Laktat >4 mmol/L septik şok tanısı için yeterlidir, vazopresöre bağımsız olarak.
- C-reaktif protein: Sepsis tanısında PCT’ye göre daha az spesifiktir ancak postoperatif takipte pratik değer taşır.
Görüntüleme: Kime, Ne Zaman?
- Hemodinamik olarak stabil hasta: Kontrastlı BT ilk tercih olmalıdır.
- Abdominal BT; perforasyon lokalizasyonu, serbest hava/sıvı miktarı, vasküler tutulum ve cerrahiye yönelik anatomik bilgi sağlar. Oral kontrast rutin önerilmez; IV kontrast ise renal fonksiyon değerlendirilerek verilmelidir.
- Hemodinamik olarak instabil hasta: Yatak başı ultrasonografi ile hızlı değerlendirme yapılır (FAST protokolü). Serbest sıvı, dilate barsak, aorta patolojisi ayrımı için yeterlidir. BT için hasta stabilize edilmelidir.
- MR: Rutin acil değerlendirmede yeri sınırlıdır. Pelvik apse, fistül anatomisi veya kontrast nefropatisi riski olan hastalarda seçenek olabilir.
Kaynak Kontrolü: “Hasar Kontrol” Yaklaşımı
“Altın saat” kavramı abdominal sepsis için “altın pencere”ye dönüşmüştür: Septik şok tanısından itibaren 6–12 saat içinde kaynak kontrolü sağlanamayan vakalarda mortalite belirgin artmaktadır.
Kaynak Kontrol Seçenekleri
- Perkütan drenaj: Lokalize apse (özellikle ≥3 cm, ulaşılabilir lokasyon) için birinci basamak yaklaşımdır. BT ya da USG eşliğinde gerçekleştirilir. Başarı oranı %75–90’dır; başarısızlık durumunda cerrahi kaçınılmazdır.
- Laparoskopik cerrahi: Hemodinamik stabilite korunuyorsa, yaygın kontaminasyon yoksa tercih edilebilir. Apandisit perforasyonu ve kolesistit için etkinliği kanıtlanmıştır.
- Açık cerrahi / Damage Control Laparotomi: Yaygın fekal peritonit, yüksek APACHE II skoru, hemodinamik instabilite ve masif kontaminasyon varlığında endikedir. Temporary abdominal closure (TAC) ile open abdomen yönetimi, ikinci bakış laparotomisi planlanarak uygulanır.
Hasar Kontrol Laparotomisi Endikasyonları
- Laktat >4 mmol/L veya pH <7,20
- Masif kan transfüzyonu ihtiyacı (>10 Ü PRBC/24 saat)
- Hipotermi (<35°C), koagülopati, asidoz (öldürücü üçlü)
- Yaygın fekal kontaminasyon, barsak canlılığı şüphesi
- Fasya kapatılamayacak kadar ödemli abdominal duvar
Antibiyotik Tedavisi: Erken, Uygun, Hedefe Yönelik
“1 Saatlik Kural”
Surviving Sepsis Campaign 2024 kılavuzu, septik şok tanısı konulduğu andan itibaren 1 saat içinde geniş spektrumlu antibiyotiğin başlanmasını güçlü öneri olarak sunmaktadır. Sepsis (şok olmaksızın) için bu süre 3 saattir.
Her saatlik gecikme, 7 günlük mortaliteyi yaklaşık %7 artırmaktadır.
Empirik Antibiyotik Seçimi
- Toplum kökenli, hafif-orta şiddet: Ampisilin-sulbaktam veya sefoksitin. Anaerop kapsam dahildir.
- Toplum kökenli, ağır (sepsis/septik şok): Piperasilin-tazobaktam 4,5 g IV q6-8h veya karbapenem (imipenem/meropenem). Beta-laktam alerjisinde: siprofloksasin + metronidazol.
- Hastane kökenli / Sağlık hizmeti ilişkili: Anti-MRSA kapsam (vankomisin veya linezolid) + anti-Pseudomonal karbapenem. ESBL riski yüksekse karbapenem zorunludur.
- Candida riski yüksek (uzun hastanede yatış, TPN, immünsupresyon, tekrarlayan antibiyotik kullanımı): Flukonazol veya kaspofungin empirik olarak başlanabilir.
Antibiyotik Süresi ve De-eskalasyon
Komplike intraabdominal enfeksiyonlarda antibiyotik süresi 4–7 gün olarak hedeflenmelidir. Kaynak kontrolü yeterli sağlandıysa uzun süre gerektirmez. PCT rehberliğinde kesilme, gereksiz antibiyotik maruziyetini azaltır ve direnci önler.
Hemodinamik Resüsitasyon ve YBÜ Yönetimi
İlk 3 Saat “Bundle”ı
- Laktat ölçümü
- Kan kültürü alınması (antibiyotikten önce, ancak antibiyotiği geciktirme)
- Geniş spektrumlu antibiyotik başlanması
- 30 mL/kg kristaloid bolus (hipoperfüzyon veya şok varlığında)
Vazopresör Kullanımı
Norepinefrin birinci sıra ajandır; hedef OAB ≥65 mmHg. Norepinefrine dirençli vakalarda vazopressin (0,03–0,04 Ü/dk) eklenebilir. Kortikosteroid (hidrokortizon 200 mg/gün) yalnızca yeterli sıvı ve vazopresöre yanıtsız septik şokta önerilir.
Sıvı Yönetimi
Erken dönemde agresif sıvı resüsitasyonu hayat kurtarıcıdır, ancak pozitif sıvı dengesi >10 L/gün ileus, abdominal kompartman sendromu ve mortalite artışıyla ilişkilidir. Kristaloid tercih edilmeli; serum fizyolojik yerine dengeli solüsyonlar (Ringer laktat, PlasmaLyte) hiperkoloremik asidozu önler.
Abdominal Kompartman Sendromu (AKS)
İntraabdominal basınç (IAB) ölçümü mesane kateteri aracılığıyla yapılır. IAB >20 mmHg + yeni organ disfonksiyonu = AKS tanısı. Tedavi: open abdomen, nöromüsküler blokaj, diüretik/diyalizle sıvı mobilizasyonu.
Özel Durumlar
Postoperatif Anastomoz Kaçağı
Kolorektal cerrahinin en korkulan komplikasyonudur. Genellikle 5.–7. günde prezente olur. BT ile tanı konulur; stabil hastalarda perkütan drenaj + proksimal dışkı diversiyonu tercih edilir. İnstabil hastada Hartmann prosedürü veya komplet anastomoz alınması zorunludur.
Nekrotizan Pankreatit Zemininde Sepsis
İnfekte pankreatik nekroz tanısı için BT eşliğinde ince iğne aspirasyonu (İİA) tartışmalıdır; klinik sepsis tablosu ve görüntülemedeki bulgular çoğunlukla yeterlidir. Güncel yaklaşım “step-up” stratejisidir: perkütan drenaj → endoskopik transgastrik drenaj (VARD) → açık nekrozektomi. Cerrahi mümkün olduğunca 4. haftaya ertelenmelidir.
Spontan Bakteriyel Peritonit (SBP)
Sirozdaki asit sıvısında PNL ≥250/mm³ tanı kriteridir. Sefotaksim 2 g IV q8h standart tedavidir. Albumin infüzyonu (1,5 g/kg D1, 1 g/kg D3) hepatorenal sendrom gelişimini azaltır. Uzun dönem profilaksi: norflokazin veya trimetoprim-sülfametoksazol.
Prognoz ve Takip
Abdominal sepsis mortalitesini belirleyen başlıca faktörler: yaş, komorbidite yükü, organ disfonksiyon skoru (SOFA), kaynak kontrolü başarısı ve ilk antibiyotiğe yanıt. Erken (0–72 saat) organ disfonksiyonu gelişimi uzun dönem YBÜ yatışının en önemli prediktörüdür.
Taburculuk sonrası takipte; cerrahi saha enfeksiyonu, rekürren apse, fistül gelişimi ve uzun dönem nütrisyon desteği ihtiyacı göz önünde bulundurulmalıdır. Multidisipliner ekip yaklaşımı (cerrah, enfeksiyon hastalıkları, YBÜ hekimi, diyetisyen) optimal sonuç için zorunludur.
Kaynaklar
- Surviving Sepsis Campaign International Guidelines 2024
- WSES Guidelines for Management of Intra-Abdominal Infections 2023
- Sepsis-3 Definitions Task Force, JAMA 2016
- IDSA Practice Guidelines for Diagnosis and Management of Skin and Soft Tissue Infections 2024
Yorum Yap